#得過帶狀皰疹,會復發嗎?#是的,得過帶狀皰疹確實可能復發。這一結論基於病毒學機制和流行病學數據,帶狀皰疹(herpes zoster)是由水痘-帶狀皰疹病毒(VZV)潛伏在神經節後再激活引起的,而非由新的病毒感染導致。雖然大多數患者一生僅發作一次,但病毒並不會被完全清除,而是長期潛伏於人體神經系統中,當免疫系統功能下降時,可能再次激活並引發復發。
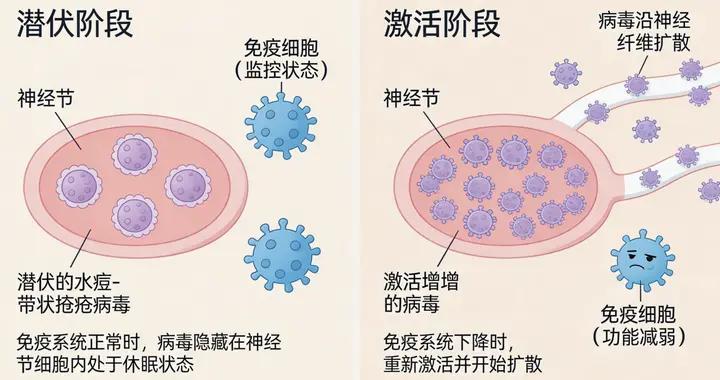
一、帶狀皰疹復發的生物學機制
帶狀皰疹復發的核心機制與病毒潛伏特性密切相關:
1. 病毒潛伏機制:水痘-帶狀皰疹病毒初次感染表現爲水痘,水痘痊癒後,病毒會沿神經纖維遷移至脊髓附近的背根神經節或顱神經節中,在那裏建立長期潛伏狀態。這種潛伏狀態是病毒的生存策略,使其能夠避免被免疫系統完全清除。
2. 病毒再激活觸發因素:潛伏的病毒在特定條件下可能被重新激活。這些條件主要包括:
◦ T細胞免疫功能下降:這是最核心的觸發因素,因爲T細胞是控制潛伏病毒的關鍵免疫成分
◦ 年齡增長:50歲以上人羣T細胞功能自然衰退,使病毒更容易再激活
◦ 免疫抑制狀態:如HIV感染、器官移植、癌症治療等
◦ 慢性疾病:糖尿病、自身免疫性疾病、心血管疾病等
◦ 長期壓力或疲勞:這些因素會升高皮質醇水平,抑制免疫系統功能
3. 復發與初次發作的關係:復發是同一株潛伏病毒的再激活,而非新的病毒感染。基因組研究表明,初次發作與復發通常由同一毒株引起。復發通常發生在與初次發作不同的神經節段區域,但也不排除在相同部位復發的情況。

二、複發率的統計數據
帶狀皰疹複發率在不同人羣中存在顯著差異:
1. 普通人羣複發率:全球範圍內,普通人羣的複發率約爲1.2%-9.6%。其中,50歲以上人羣的10年累計複發率約爲10.26%-10.3%。這表明即使初次感染後,仍有約10%的患者在10年內可能出現復發。
2. 免疫功能低下人羣:對於免疫功能受損者,復發風險顯著增高。研究表明,免疫功能低下患者的複發率可高達18%,年發病率可達17.0-55例/千人年。具體來說:
◦ HIV感染者:複發率高達13%-26%
◦ 癌症患者:特別是使用JAK抑制劑等免疫抑制藥物的患者,復發風險可增加3-4倍
◦ 器官移植受者:復發風險比正常人高15-18倍
3. 時間趨勢:復發風險隨着時間推移逐漸增加。研究顯示:
◦ 初次發作後2年內累積複發率約爲2.5%
◦ 初次發作後8年內複發率約爲5%
◦ 初次發作後10年內累積複發率約爲10.3%
4. 年齡與複發率:雖然年齡增長是帶狀皰疹發病的主要風險因素,但複發率與年齡的關係存在一些有趣的變化:
◦ 50-59歲人羣:10年累計複發率約11.11%
◦ 60-69歲人羣:約10.37%
◦ 70-79歲人羣:約9.23%
◦ ≥80歲人羣:約8.96%
◦ 這表明高齡組(≥80歲)的複發率略有下降,可能與免疫系統極度衰竭導致病毒潛伏能力受限有關。
5. 性別差異:女性復發風險比男性高19%-48%。這可能與雌激素水平變化有關,雌激素具有免疫調節作用,絕經後雌激素水平下降可能導致細胞免疫功能減弱,使潛伏的VZV更易重新激活。

三、影響復發風險的關鍵因素
復發風險受多種因素影響,主要包括:
1. 免疫功能狀態:
◦ T細胞免疫功能:是防止VZV再激活的主要防禦機制,其功能下降直接增加復發風險
◦ 免疫抑制藥物:
▪ JAK抑制劑(如託法替布):通過抑制干擾素-γ信號通路顯著增加復發風險,託法替布的帶狀皰疹發生率高達4.4例/100患者-年
▪ 高劑量糖皮質激素(≥20mg/天潑尼松龍):使復發風險升高
▪ TNF-α抑制劑:風險低於JAK抑制劑,但仍需監測
2. 初次發作特徵:
◦ 皮損面積:≥5%的患者復發風險是皮損面積小的患者的3.255倍(OR=3.255,95% CI=1.229-8.621)
◦ 急性期疼痛程度:重度疼痛患者的復發風險是輕度疼痛患者的2.587倍(OR=2.587,95% CI=1.206-5.549)
◦ 前驅疼痛:存在前驅疼痛的患者復發風險增加4.109倍(OR=4.109,95% CI=1.637-10.314)
◦ 發病至就診時間:≥5天的患者復發風險增加2.387倍(OR=2.387,95% CI=1.471-3.874)
3. 慢性疾病管理:
◦ 糖尿病:與復發風險增加1.679倍相關(OR=1.679,95% CI=1.251-2.253)
◦ HIV感染:復發風險比正常人高15倍以上
◦ 自身免疫性疾病:如系統性紅斑狼瘡、類風溼關節炎等
◦ 心血管疾病:包括高血壓、高血脂等
4. 生活方式與壓力:
◦ 長期精神壓力會通過升高皮質醇水平削弱免疫系統功能
◦ 睡眠不足、過度疲勞等不良生活習慣會增加復發風險
◦ 規律作息、充足睡眠、均衡飲食和適度運動有助於維持免疫系統功能,降低復發風險
5. 其他因素:
◦ 既往水痘感染:幾乎所有50歲以上人羣都曾感染過水痘,體內攜帶潛伏的VZV
◦ 帶狀皰疹後神經痛(PHN):初次發作後遺留長期疼痛(持續超過30天)是復發的獨立危險因素
◦ 疫苗接種狀態:未接種帶狀皰疹疫苗的患者復發風險顯著高於已接種者

四、預防復發的有效措施
儘管帶狀皰疹存在復發可能,但通過以下措施可以有效降低復發風險:
1. 疫苗接種:
◦ 重組帶狀皰疹疫苗(如Shingrix):是預防復發最有效的手段。研究表明:
▪ 對50歲及以上成年人有效率達97.2%,對70歲及以上老年人有效率達90%
▪ 對免疫功能低下者(包括HIV感染者、癌症患者)同樣安全有效,保護效力約爲70%
▪ 保護效果可維持至少10-11年,接種後11年保護率仍達82%
▪ 即使已患過帶狀皰疹,接種疫苗仍能顯著降低復發風險,臨牀數據顯示90.2%的既往感染者接種後產生免疫應答
◦ 接種時機:急性期結束後(皮疹完全結痂消退,急性疼痛症狀基本緩解)可接種,通常建議等待至少3-6個月
◦ 接種方案:兩劑疫苗,間隔2-6個月,免疫功能低下者可在第一劑後1-2個月接種第二劑
2. 免疫功能管理:
◦ 避免不必要的免疫抑制治療:在醫生指導下權衡利弊
◦ 監測免疫抑制藥物:特別是JAK抑制劑使用者,需定期評估免疫功能
◦ 及時治療免疫抑制相關疾病:如HIV感染、自身免疫性疾病等
3. 基礎疾病控制:
◦ 糖尿病管理:控制血糖水平可降低復發風險1.679倍
◦ 心血管疾病管理:控制血壓、血脂等指標可降低復發風險
◦ 定期隨訪:慢性病患者應定期監測,及時調整治療方案
4. 生活方式調整:
◦ 規律作息:保證充足睡眠,有助於維持免疫系統正常功能
◦ 均衡營養:補充優質蛋白、維生素B族等有助於神經修復和免疫功能維持
◦ 適度運動:如快走、游泳等有氧運動可增強免疫力
◦ 壓力管理:通過冥想、深呼吸等方法緩解長期壓力,降低皮質醇水平
5. 急性期規範治療:
◦ 早期抗病毒治療:在皮疹出現後72小時內開始抗病毒治療(如阿昔洛韋、伐昔洛韋等)可縮短病程,降低後遺神經痛風險
◦ 及時就醫:一旦出現前驅症狀(如局部刺痛、灼燒感、頭痛或發熱等),應立即就醫
◦ 完整治療療程:避免治療不徹底,否則可能增加復發風險
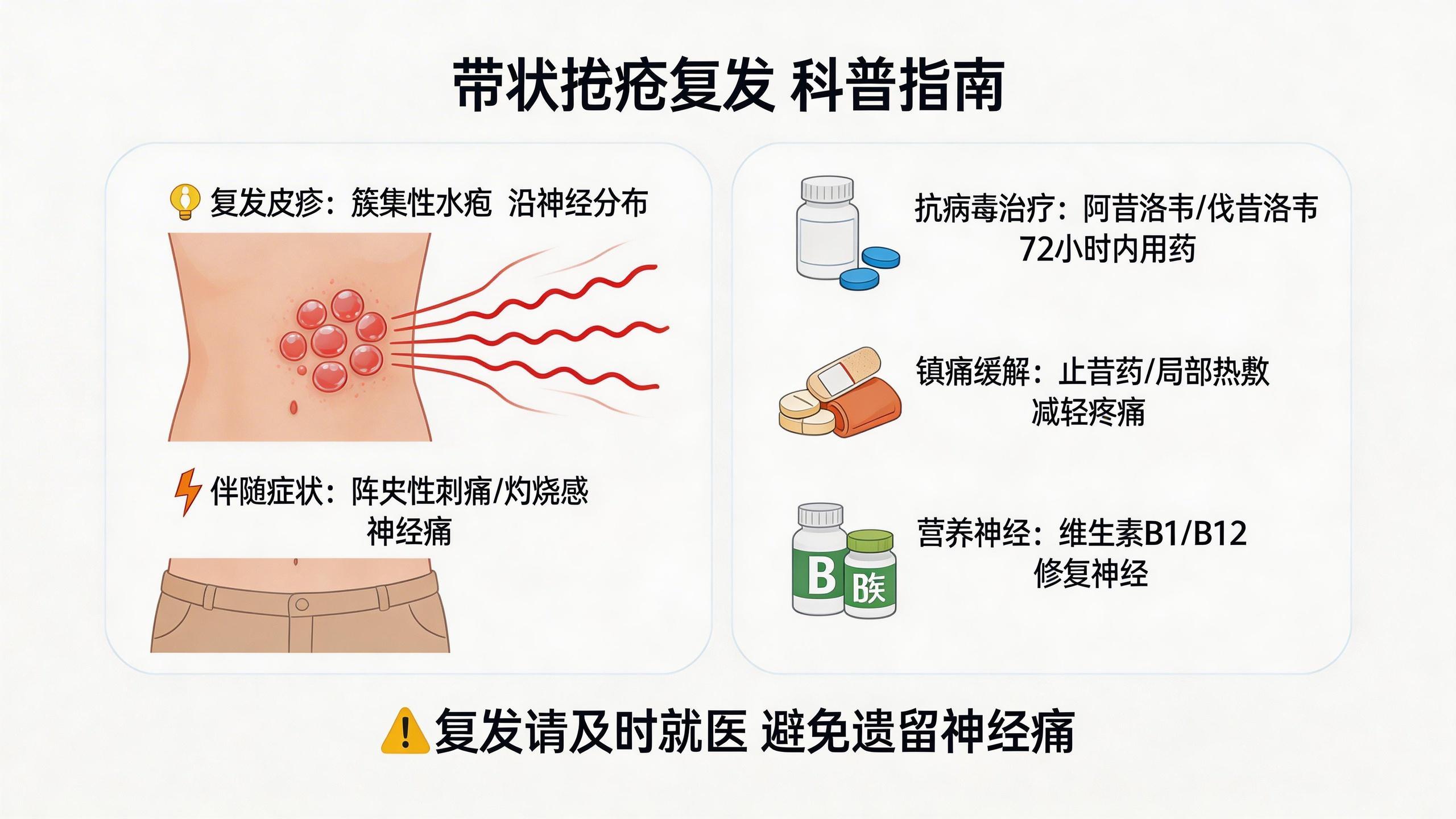
五、復發症狀與治療建議
1. 復發症狀特點:
◦ 復發症狀通常與初次發作相似,包括:
▪ 沿神經分佈的簇集性水皰伴疼痛
▪ 局部刺痛或灼燒感(前驅症狀)
▪ 頭痛、低熱、乏力等全身症狀
▪ 皮疹通常單側分佈,侷限於單個皮節
◦ 與初次發作相比,復發患者可能有以下特點:
▪ 疼痛程度可能更劇烈(臨牀數據顯示可能增加30%)
▪ 病程可能更長
▪ 皮疹可能出現在身體不同部位(約60%復發患者皮疹位置與初次不同)
▪ 62%的復發患者可能出現神經後遺症(如後遺神經痛)
2. 治療建議:
◦ 抗病毒藥物:應在皮疹出現後72小時內開始使用,以控制病毒複製
◦ 鎮痛治療:根據疼痛程度選擇適當鎮痛藥物,如非甾體抗炎藥、阿片類藥物等
◦ 神經修復:補充維生素B族等有助於神經修復的藥物
◦ 局部治療:保持皮疹清潔,防止繼發感染,可使用外用藥物緩解症狀
◦ 心理支持:長期疼痛患者可能需要心理干預支持

六、結論與建議
帶狀皰疹確實可能復發,儘管大多數患者一生僅發作一次,但複發率在普通人羣中約爲1%-10%,在免疫功能低下者中可高達18%。復發風險隨年齡增長而增加,50歲以上人羣10年累計複發率約爲10.26%-10.3%,但≥80歲人羣的複發率略有下降。
預防復發的最重要措施是接種重組帶狀皰疹疫苗(如Shingrix),即使已患過帶狀皰疹,接種仍能顯著降低復發風險(約90%以上)。接種時機應在急性期結束後(通常3-6個月),兩劑疫苗間隔2-6個月。
對於高風險人羣(如女性、免疫功能低下者、初次發作後遺留長期疼痛者等),更應重視預防措施,包括積極接種疫苗、規範控制慢性疾病、調整生活方式等。
帶狀皰疹復發並非罕見現象,患者和醫療保健提供者都應認識到這一點,並採取相應措施降低復發風險。早期識別和及時治療復發症狀,可以減輕症狀嚴重程度並降低併發症風險。
綜上所述,得過帶狀皰疹的人確實有復發的可能,但通過科學的預防和管理策略,可以有效降低這一風險,提高生活質量。