你有沒有想過,爲什麼看起來很健康的父母,卻可能生下有遺傳病的孩子?這並非什麼小概率的偶然,其背後有堅實的科學解釋,主要源於我們每個人都攜帶的“隱形”基因、生命之初無法預測的新發突變,以及孕期環境的影響。
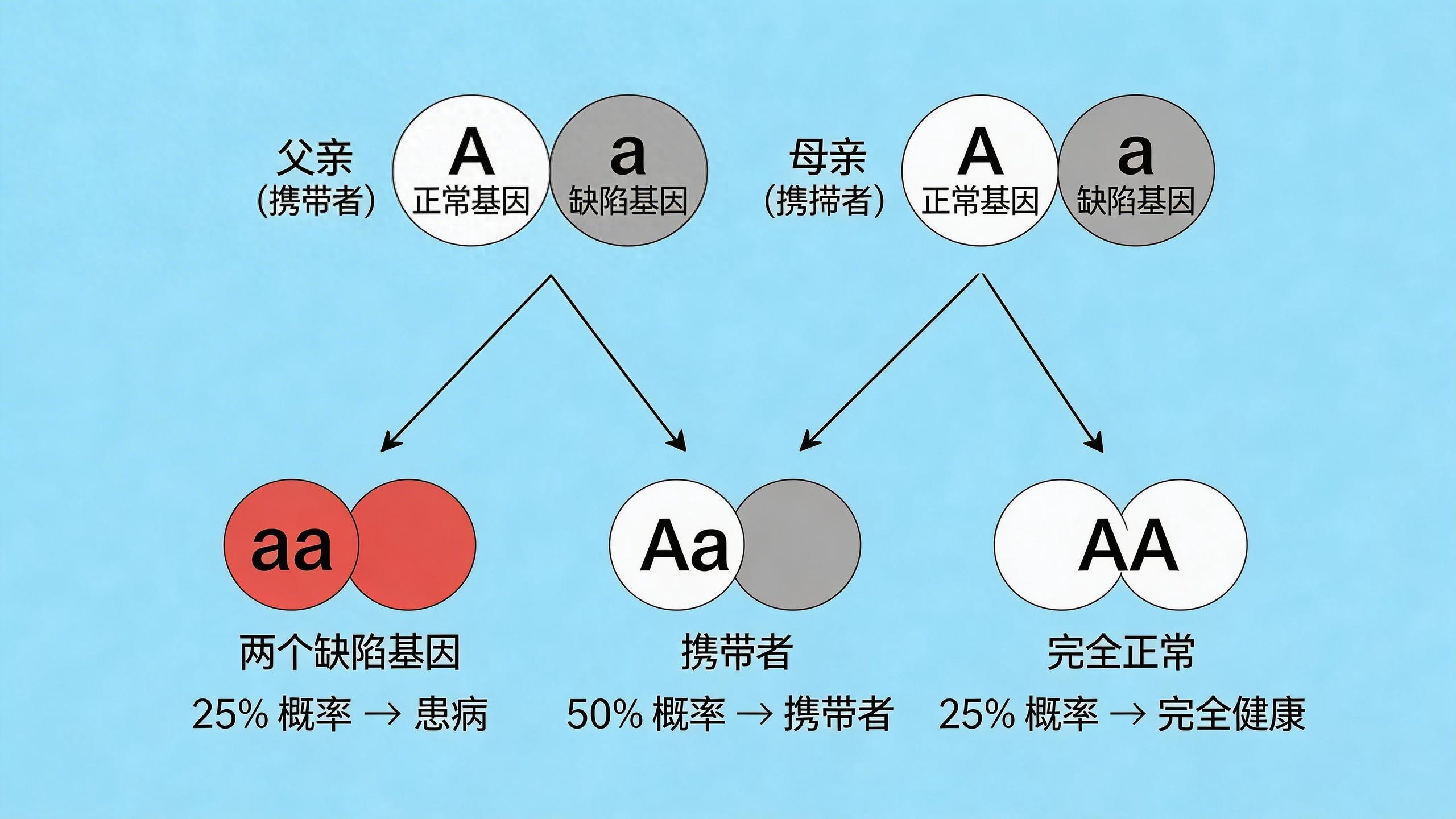
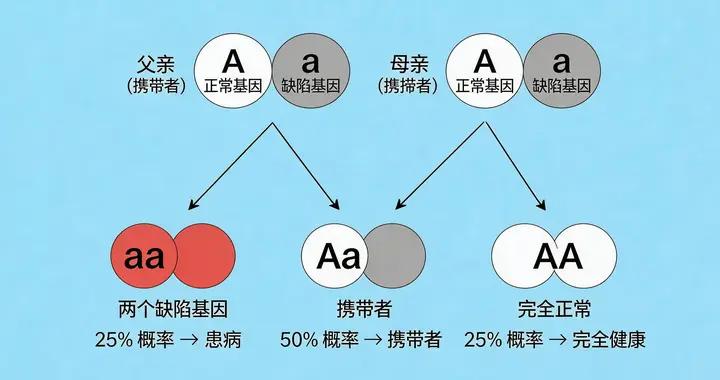
我們每個人就像一本遺傳密碼書,健康與否,取決於書裏關鍵段落是否出了錯。一個重要的事實是,幾乎每個人都攜帶着幾個隱性的缺陷基因,自己不會發病。但當一對夫妻,恰好攜帶了同一個缺陷基因時——就像兩本隱藏着同一處印刷錯誤的書結合了——他們的孩子就有四分之一的機會成爲那個錯誤的顯現者。例如,在南方一些地區,地中海貧血基因的攜帶率相當高,如果夫妻雙方都是攜帶者,孩子就可能患上需要長期輸血的重型地貧。另一種情況是X染色體連鎖遺傳,比如血友病,如果母親是攜帶者,那麼她的兒子就有50%的幾率發病。
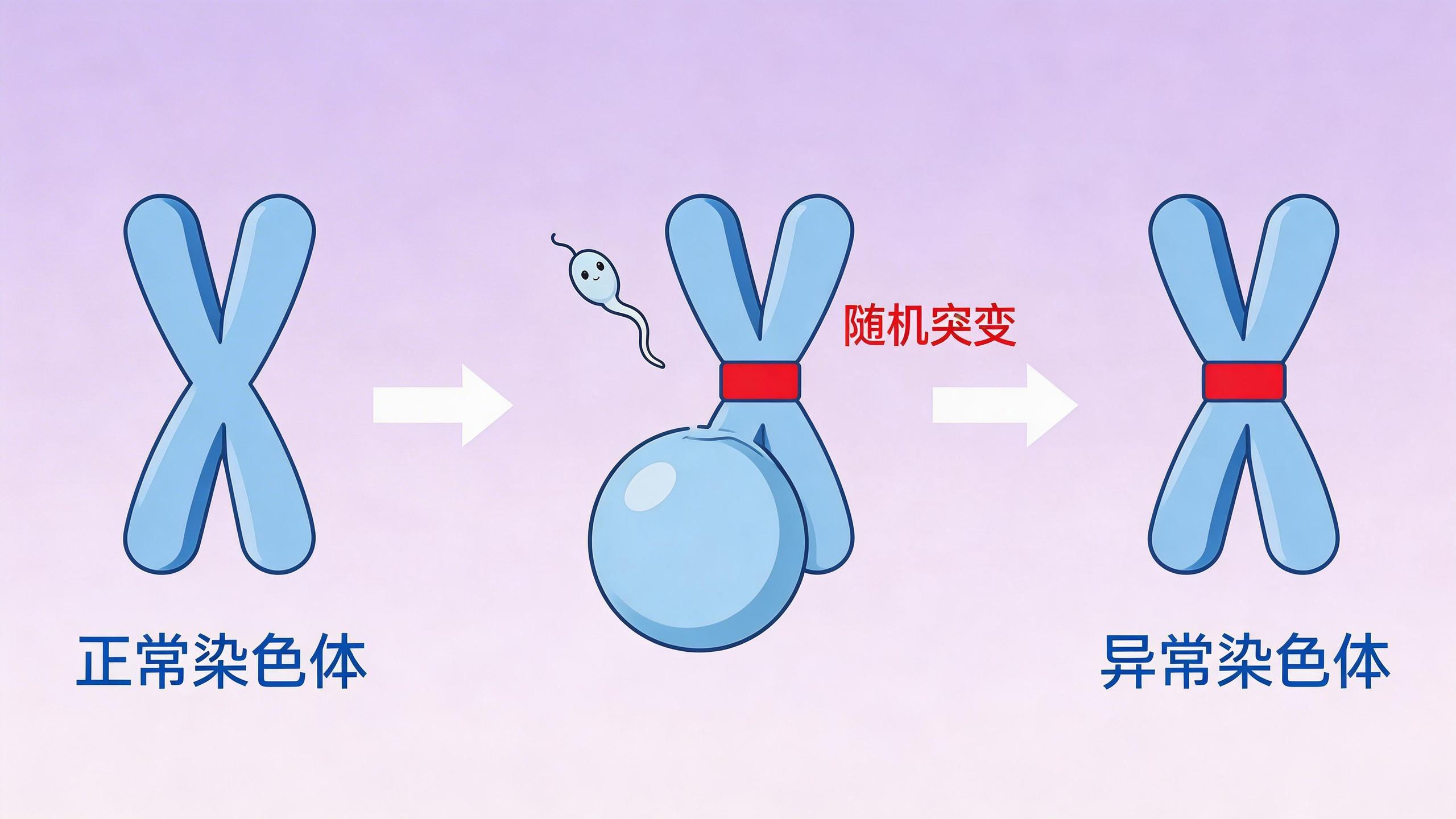
除了這種來自父母的“潛伏”基因,生命本身在最初締造時,也可能產生全新的“筆誤”。大約有五分之一的遺傳病,其根源是精子、卵子結合或胚胎早期分裂時,染色體或基因序列發生了隨機錯誤。比如最常見的唐氏綜合徵,絕大多數患兒的父母染色體都完全正常。這類新發突變無法從家族歷史上預測,是完全隨機的事件,這也是爲什麼許多罕見病家庭完全沒有相關病史。
與此同時,胎兒在母親體內發育的九個月,是一個精密而脆弱的過程。外界環境中的一些有害因素,如果在這個關鍵窗口期侵入,就可能干擾正常的發育藍圖。例如,孕早期的病毒感染、高熱、接觸某些藥物或化學污染物(如農藥、重金屬),都已被證實可能增加胎兒出現結構或功能缺陷的風險。所以,一個孩子的健康,是基因、機遇和環境共同作用的結果。
明白了這些,就能澄清一些常見的誤解。沒有家族病史絕不等於零風險,因爲隱性攜帶狀態是隱匿的,而新發突變是隨機的。父母身體健康,也不代表他們的生殖細胞裏沒有攜帶缺陷基因。同時,像乙肝這樣的傳染病,通過科學的母嬰阻斷技術是可以有效預防的,它和真正的遺傳病是兩回事。
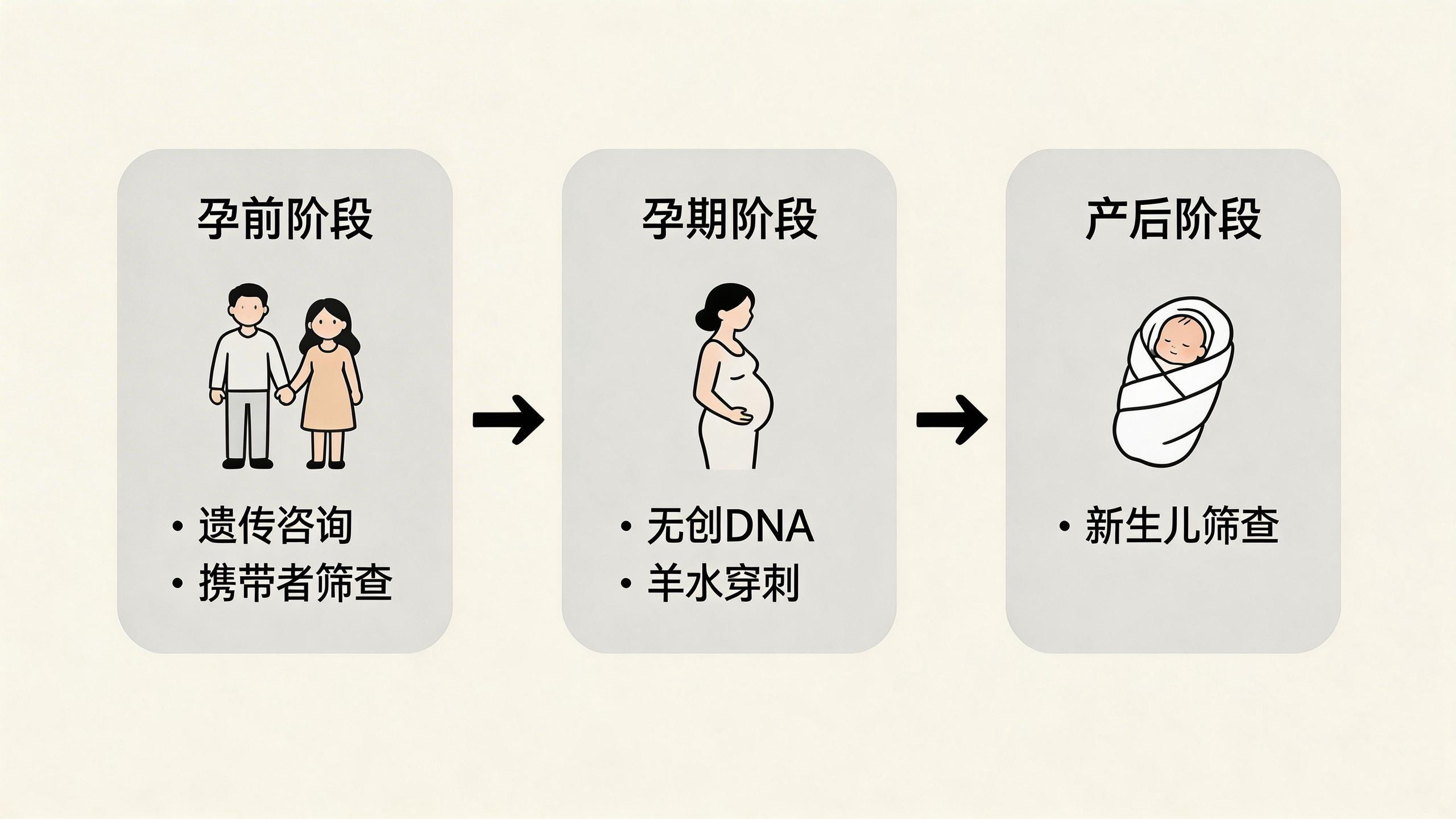
那麼,我們能做些什麼來主動降低風險呢?現代醫學已經建立了一套有效的“三級預防”體系。在懷孕前,夫妻可以進行遺傳諮詢和攜帶者篩查,提前瞭解自身攜帶隱性致病基因的風險,必要時藉助第三代試管嬰兒技術選擇健康的胚胎。懷孕後,通過無創DNA檢測、羊水穿刺等產前診斷技術,可以對胎兒進行染色體和基因水平的篩查。孩子出生後,及時的新生兒疾病篩查,能讓我們在症狀出現前就發現像苯丙酮尿症這樣的遺傳代謝病,並通過早期飲食干預避免智力損傷。
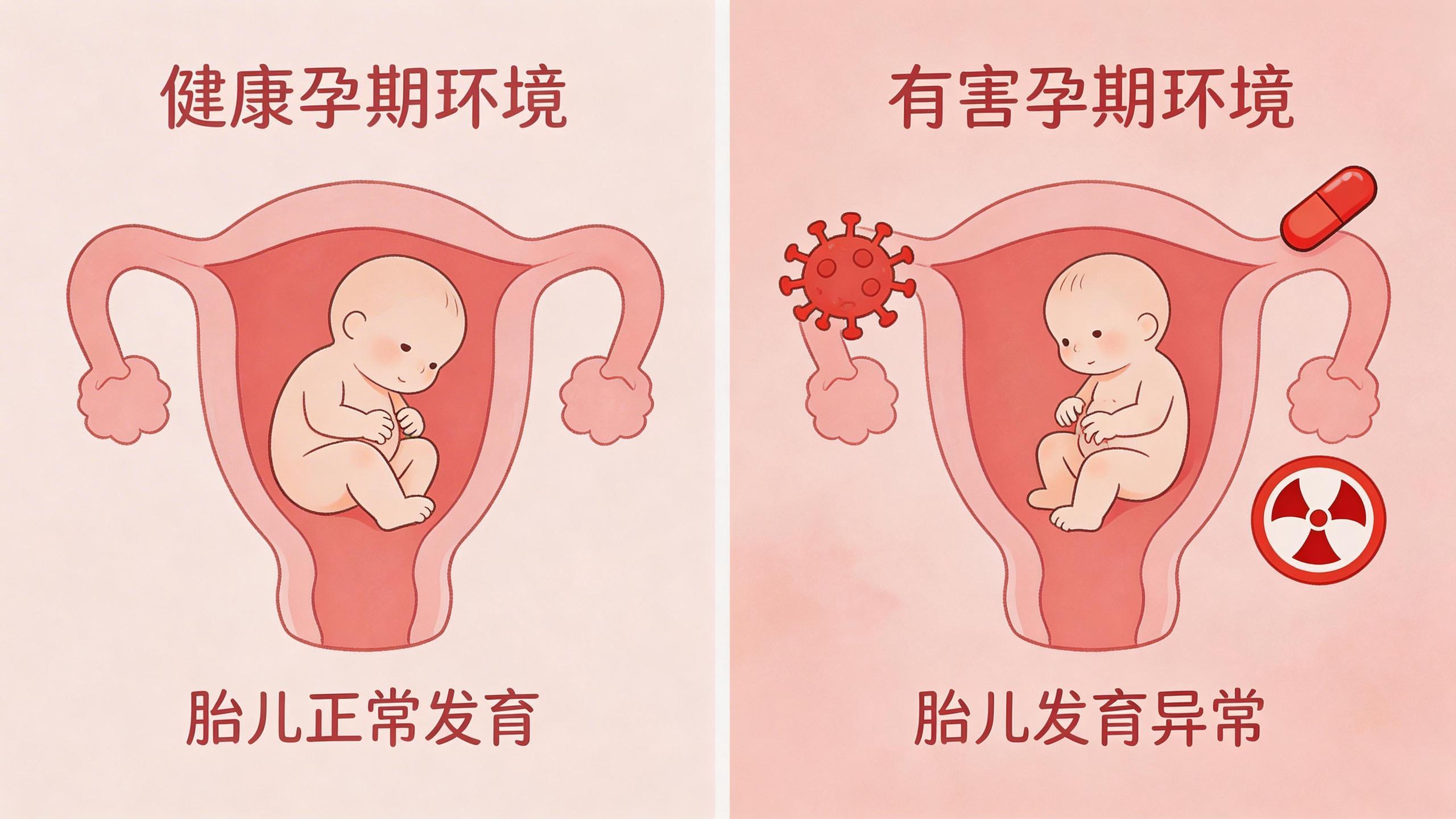
此外,營造一個安全的孕期環境同樣重要。從孕前幾個月開始補充葉酸,控制好母親自身的慢性疾病如糖尿病,並堅決避免接觸菸酒、輻射和明確的致畸物,都是爲寶寶保駕護航的基本措施。
如果家族中有過不明原因的罕見病患者、反覆流產史,或是夫妻有血緣關係,那麼進行專業的孕前遺傳諮詢就顯得更爲重要。雖然醫學無法完全消除所有風險,但通過這些科學的認知、篩查和干預,我們完全有能力將嚴重出生缺陷的發生率顯著降低。面對生命的傳承,多一些瞭解,多一份準備,或許就是我們能給予孩子最早也最好的禮物。